職業的自律性を発揮し在宅医療への積極的な取り組みを
地地域包括ケアシステムの構築が進められるなか、その柱として位置づけられている在宅医療。在宅療養支援診療所(強化型・連携強化型含む)の届出数は14,188施設(厚生労働省平成27年調べ)と伸び悩んでおり、高齢化の進展を考えるとまだ不足している状況にある。こうした現状から、厚生労働省「全国在宅医療会議」では、在宅医療の拡充を目指し、取り組むべき「7つの柱」と「3つの重点分野」を提示した。座長を務める国立長寿医療研究センターの大島伸一氏に話をうかがった。
大島 伸一
国立長寿医療研究センター 名誉総長
厚生労働省「全国在宅医療会議」座長
聞き手/
本誌編集委員
石川 誠
Ohshima Shinichi
1970年、名古屋大学医学部卒業。同年、社会保険中京病院泌尿器科、1992年、同病院副院長、1997年、名古屋大学医学部泌尿器科学講座教授。2002年、同附属病院病院長を経て、2004年から国立長寿医療センター総長。2010年、独立行政法人国立長寿医療研究センター理事長・総長に就任。2014年より名誉総長。日本泌尿器科学会名誉会員、日本老年医学会名誉会員、日本移植学会名誉会員、社会保障制度改革国民会議委員(2012-13)、日本学術会議会員(2011-15)、医道審議会会長、全国在宅医療会議座長、一般社団法人認定介護福祉士認証・認定機構理事長などを務める。
医師の職業的自律性に介入する必要性が出ている
──まずは、在宅医療の提供体制の現状や課題などについてどのように見ておられますか。
大島 今、医療需要は完全に高齢者にシフトしています。それは実際の外来医療、入院医療の現場を見れば明らかです。医療費という角度から見ても、総人口に占める65歳以上の割合は27.3%(内閣府「平成29年版高齢社会白書」)ですが、この部分に医療費全体の約60%が費やされている状況です。
こうした環境を背景に、厚生労働省でも高齢者医療の強化に取り組んできました。なかでもインパクトがあったのは、「医療介護総合確保推進法」の制定のきっかけにもなった、「社会保障制度改革国民会議」の報告書でしょう。このなかでは、これからの医療について、「病院から地域へ」「治す医療から治し支える医療へ」という文言が明示され、それを支える最も重要な柱として、在宅医療が位置づけられました。
このように医療需要の変化は誰が見ても明らかです。国の方針もはっきりしています。では、実際に地域を変えていくのは誰なのか。柱となる在宅医療に取り組むのは誰なのか。それは地域の人々を直接的に支えている開業医に他なりません。
ただ、今、問題になっていることとして、在宅医療を含めた高齢者医療の充実のための取り組みは、医師の職業的自律性、いわゆる“プロフェッショナルオートノミー”に委ねられているということです。
現時点で、医療資源が不足している地域に医師を多く配置したり、医師個人の希望を無視して強制的に在宅医を育成しているということはありません。でも、医師の偏在があることは確かであり、在宅医が不足していることも事実です。国や大学病院は、こうした問題にどこまで踏み込んでよいのか、どのような踏み込み方をすればよいのかを模索している段階にあります。
──つまり、地域医療を担う医師には、環境変化を適切に捉え、職業的自律性を発揮して、在宅医療を含めた高齢者医療に積極的に取り組むことが望まれるわけですね。
大島 そのとおりです。今までの医療を主導してきたのは、確かにプロフェッショナルオートノミーです。専門家が専門家としての責任で専門家としてやれることをやる。その代わり、責任は全部自分たちが取る。そういう仕組み、枠組みのなかで進めてきました。しかし、それは環境が基本的に変わっていない状況のなかだったからこそ、大きな問題が起きずにできたわけです。
しかし、環境が大きく変化した今、これまでの医療提供体制のあり方から医師の養成数、医師の配置までが問われています。これは大変なことです。
こうした状況のなかでも、プロフェッショナルオートノミーを基本としていくなら、医師や医療関係団体が、医師の養成から始まり地域への配分、あるいは病院、在宅への配置までを責任を持って設計していくのかということになります。
しかし、現時点でその動きは、なかなか見えてこない。変化はものすごい勢いで進んでいるのに、このままプロフェッショナルオートノミーに委ねていてよいのかという危惧が出てきています。
厚生労働省でもはっきりとその問題を意識しており、プロフェッショナルオートノミーに切り込んでいく必要性もあるのではないかという声も出てきています。
これまでの医療は医師の自立と自律で成り立ってきたことは揺るぎない事実です。プロフェッショナルオートノミーをこれからも維持していくためには、環境変化を深刻に捉え、そのための具体的な解決策を示し、行動にいち早く移すことが重要でしょう。
──実際、在宅医療の必要性が認識されているなかで、開業医がその取り組みに消極的な理由は何でしょうか。
大島 開業医に話をお聞きすると、やはり自分1人で24時間365日を担保することに不安を抱いているようです。それを補完する地域連携のモデルケースも出ていますし、診療報酬上でも評価してきたわけですが、それでも開業医の不安は払拭できていない。さらなる地域連携を促進する仕組みづくりが求められているわけです。
──治らない人を診ることに対する現場の医師の抵抗感もまだまだぬぐい切れていないと感じますが。
大島 私自身も大学病院にいた頃は先端医療をずっとやってきて、徹底的に治すことばかりを考えてきました。しかし、当センターに来たことが、高齢者医療について真剣に考える契機になった。同じ前立腺がんの治療でも、50代の患者と80代の患者の治療が同じでよいのかと。
治すだけが医療ではないということを多くの医師が気づき始めています。それを実践する医師も増えています。「治し支える医療」が少しずつ広がりを見せているのが今の状況ではないでしょうか。
今、必要なことは地域に連携の“芽”を生み出すこと
──今年4月、大島先生が座長を務める厚生労働省の「全国在宅医療会議」では、在宅医療をさらに地域に浸透させるための「7つの柱」をとりまとめました。まずは、その経緯についてお聞かせください。
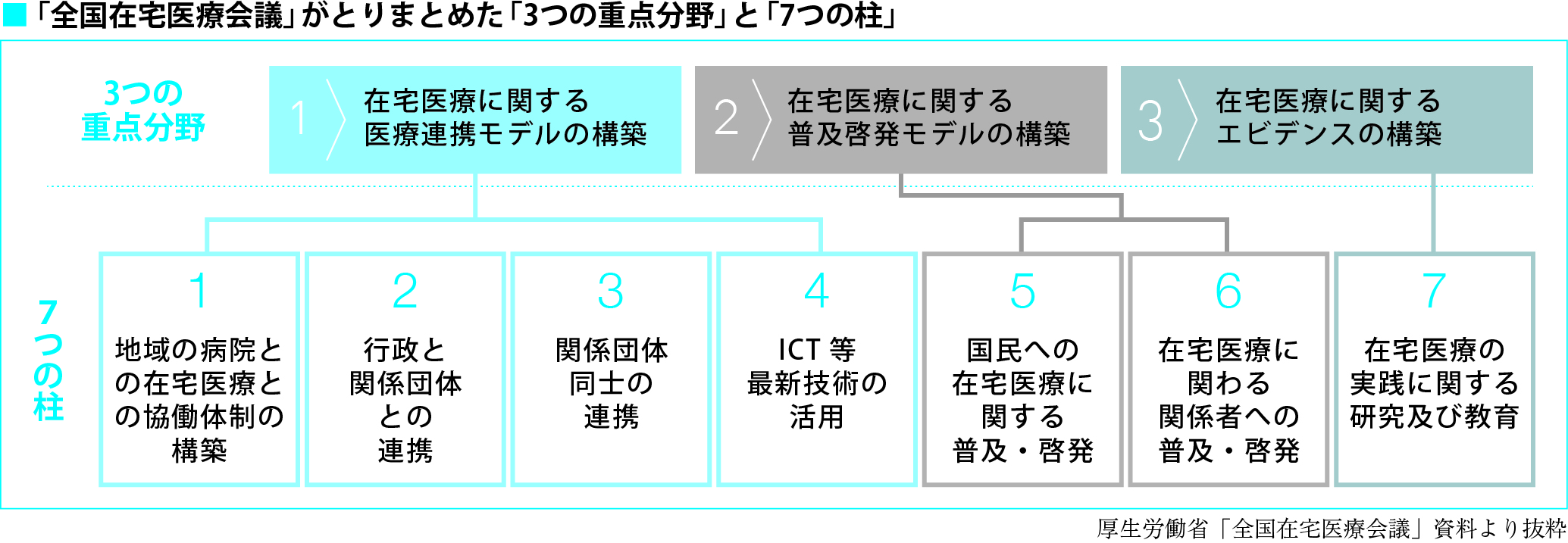
大島 地域包括ケアシステムを実現するための柱である在宅医療を具体的にどのように地域に展開させていくのかを議論するため、2016年7月に「全国在宅医療会議」が立ち上がりました。そして、いろいろな関係者に、「何がいったい問題なのか」「何を進めなければいけないのか」というアンケート調査を行い、それをまとめたのが、「7つの柱」と「3つの重点分野」です(下図参照)。
ちなみに、3つの重点分野は、①在宅医療に関する医療連携モデルの構築、②在宅医療に関する普及・啓発モデルの構築、③在宅医療に関するエビデンスの構築――となっており、これらを具体化したものが「7つの柱」ということになります。
──「7つの柱」の内容の1つとして、「地域の病院と在宅医療との協働体制の構築」が掲げられているように、まさにこれから地域に在宅医療を浸透させていくために、地域連携体制を構築することが大事なファクターとなりますね。
大島 まずポイントになるのは、中学校区に位置する現場の医師、数人です。その数人の医師が「在宅医療は必要だから取り組もう」という意識に目覚めること。その目覚めた医師たちが何かしらのアクションを起こすこと。その動きがあった上で、地域医師会が音頭を取るのか、あるいは有志の会のようなところが音頭を取るのかはさまざまですが、それをベースに連携体制の構築に向けた具体的な動きというのが進み始めるわけです。
もう1つは、行政を巻き込むことです。自分たちの地域特性は何か、どんな地域資源があるのか、その地域資源をどのように活用すればよいのか。こうしたことを行政と一緒に検討していくことです。行政の積極的な理解と対応は欠かせません。
──しかし、実際の現場では、なかなか連携が上手くいかないという話も聞きます。
大島 その話は、スタート段階から見ればツーステップ、スリーステップ、先の話です。今は何が必要なのか。地域のなかで連携の“芽”を生み出すことです。
まずは、地域全体で在宅医療を必要としている患者さんに対して、開業医をはじめとする医師たちが、自分は何ができるのかを真剣に考えていただく。そのなかで患者さんに問題が起きた時にどうすれば解決できるのかを検討する。そこで在宅医同士の連携が必要だとか、バックアップの病院が必要だとか、いろいろなことが積み重ねられていくわけです。それが結果として、密な連携体制の構築につながり、質が向上したりしていくわけです。
──医師以外の多職種との連携も大切になるわけですが。
大島 看護師については看護論など、これまで蓄積されたものがあります。一方、それが弱いのが介護職です。地域の特性と職種の特性を十分に考えながら、実情に合ったチームを編成していくのが大きなカギになるわけですが、同時に、個々の職種の質という部分も問われることになる。今後、問題になるのはキーパーソンともいえる介護福祉士でしょう。
というのも介護福祉士の専門性は明確に体系化されていません。実際、介護サービスの内容を見ると、看護がこれまでつくり上げてきた「医療の支援と療養上のお世話」の一部が現実には介護職の仕事となっています。
介護福祉士は現場での大きな戦力となり得る存在です。介護福祉士の職能を明確にし、専門性を確立することが早急に必要だと考えています。
ICT等のツールの活用では規格の統一化が望まれる
──スムーズな地域連携を進めるためにICT等の活用も有効です。この点については、「7つの柱」の1つとしても示されていますね。
大島 今、パソコン、電子カルテ等は、それがなければ診療が進められないほど医療機関に浸透しています。この現状を一歩進め、ICT等のツールを地域連携、在宅医療の現場で活用する。それが患者情報の共有化、質の担保のために必要不可欠であることは誰の目にも明らかです。ちなみに平成30年度診療報酬改定では、ICTを活用した在宅医療を含めた遠隔診療が評価されました。それにより医療提供体制が整っていない地域に住む人々でも、一定の医療を受けることができるようになります。今後、あらゆるケースでICT等の活用が医療に深く関わっていくことは容易に想像できます。
一方、さらなる活用を推進する上では問題もあります。一番は、メーカーによってICT機器の規格が異なるということです。たとえば、同じメーカーの機器、システムを使っていないと患者情報の共有ができないという現状では、なかなか活用が進まないのです。この点は、すごく大きなバリアとなっています。
自由経済というなかで、全国のICT機器の規格を統一するというのは非現実的ですが、せめて中学校区で活用するICT機器について規格の統一化に向けた議論も必要になってくると思います。
在宅医療の質を評価する“教科書”が必要不可欠
──重点項目「在宅医療に関するエビデンスの構築」にも関連することですが、在宅医療の質を高めるということも求められていますね。
大島 在宅医療を“医療”として捉えたときに何が足りないのか。それは“教科書”です。つまり、共通に質を評価できる指標がないということです。
どんな診療科でも“教科書”が存在します。たとえば、泌尿器科の場合は、泌尿器科学とは何かというところから始まり、疾患の種類、診断基準、治療方法、そして今の治療水準はどのような経緯をたどってきたのか、関連学会ではどのように認知されているのか。こうしたことが“教科書”のなかで体系づけられています。
しかし、在宅医療においては、その理念を示したものや、スムーズに進めるためのポイント、留意点などのノウハウがまとめられた文献はたくさんあるのですが、“教科書”と呼べるものはありません。
一方で、在宅医療は、医療を提供する1つの診療のあり方として位置づけられますが、そこでの疾患の診断・治療等は、すでにある診療科ごとの“教科書”に従えば、過不足なく進めることができます。
では、“教科書”としてはどのような内容のものが必要なのか。1つは臓器中心ではなく総合的に診ていく、たとえば、老年医学的な診断・治療学です。もう1つは、なぜ在宅での医療がよいのかというエビデンスに基づいた考え方やデータの蓄積です。
──現状、在宅医療というのは、医学の学問領域としては位置づけられていないわけですね。
大島 そのとおりです。在宅医療は、医療提供のあり方の1つであり、治療のあり方の1つでもあるのです。
在宅医療は、医師1人で完結するものではない。医師は、決定的な場面で診断や治療、方針などを決めるわけですが、日常生活のなかでは、訪問看護師や介護職、リハビリ職が支えることになります。時間という枠だけ見れば、医師以外の職種が関わる時間の方がはるかに長いわけです。
こうしたことまでを踏まえ、在宅医療における診断・治療とは何なのかということを、体系的にきちんと位置づけていかなければならないのです。
もちろん、現時点ではまだまだ未熟かもしれない。それでも未熟なりにそれぞれの多職種の役割分担を明確にしながら、地域のなかでどのようにサービスを提供していくのかということを含めて、多職種がみんな集まり“教科書”と呼べるものをつくっていかなければいけない段階にきていると思っています。
体制整備と普及・啓発はセットで取り組むべき
──在宅医療を今後、地域にさらに浸透させていくためには、住民への普及・啓発も欠かせない視点となりますね。
大島 そのとおりです。ただ、これは、在宅医療のニーズを受けられる体制整備とセットで進めなければ意味がありません。つまり、住民への普及・啓発と同時に、地域の在宅医療の提供体制もつくっていかなければならないということです。
「これからは在宅医療が必要だ」「住み慣れた自宅で最期まで安心して暮らすことができる」といくら声をあげても、その受け皿が見つからなかったり、在宅に移行したのに質が担保されていなかったりすれば、逆に在宅医療に対するマイナスイメージにつながってしまうからです。
少なくとも、地域医師会と行政がセットで取り組まなければ、その効果は表れないと思います。
──今後、「全国在宅医療会議」ではどのような展開を考えておられるのですか。
大島 とりまとめた「3つの重点分野」と「7つの柱」については、行政、地域の関係団体、開業医も含めて、実際に取り組んでいただき、その進捗状況を把握するとともに、具体的に進めることで新たに出てきた問題点について、ワーキンググループを設置して改善策等について議論を行い、さらにレベルを上げていく方針です。そして、平成32年度末を目途に中間見直しを行う予定となっています。
(平成30年8月21日/構成・本誌編集部 佐々木隆一)

